干細胞療法在治療系統性紅斑狼瘡中的8個臨床應用案例發表時間:2022-06-10 21:01 系統性紅斑狼瘡(systemic lupus erythematosus,SLE)是一種累及多器官、多系統的自身免疫性疾病,主要以T、B淋巴細胞高度活化,大量自身抗體產生為特點。臨床表現包括蝶形紅斑,皮損,關節痛,心臟、胸膜及造血系統損害,腎臟損害,呼吸和神經系統受累等。流行病學研究表明,亞洲患病率比歐洲人群高出2-3倍,發病率在40-250/10萬人。
系統性紅斑狼瘡的病因至今尚未肯定,但大量研究顯示其發病原因與遺傳、內分泌、感染、免疫異常和一些環境因素有關。 其重要發病機制之一是B細胞的“叛變”,將自身組成成分識別為“危險物質”,從而啟動免疫反應,產生針對自身組織的抗體。造成多器官損害,容易并發狼瘡腎炎、骨質疏松、缺血性壞死、腫瘤和感染等。 當前治療系統性紅斑狼瘡的手段包括應用糖皮質激素、免疫抑制劑、抗瘧藥及中成藥物等,雖然能使多數患者病情得到控制,但往往存在感染,血液毒性、骨質疏松等多種不良反應。仍有部分系統性紅斑狼瘡患者效果不佳,出現了難治性系統性紅斑狼瘡,患者的病情持續不緩解甚至惡化。因此,需要尋找更有效且低毒性的新治療方法。 干細胞療法治療系統性紅斑狼瘡的作用機制 近年來,科學研究發現間充質干細胞具有治療系統性紅斑狼瘡的巨大潛力。間充質干細胞具有免疫調節功能,在特定微環境誘導下對受損組織進行修復,尤其對一些糖皮質激素、環磷酰胺等藥物治療抵抗的頑固性患者,不失為一種十分具有前景的治療方法,幫助緩解或消除臨床癥狀,減輕患者痛苦,改善生活質量。 因干細胞具有“無限”增殖,多向分化潛能,具有造血支持,免疫調控和自我復制等特點,可作為理想的“種子”細胞用于病變引起的組織器官損傷修復。間充質干細胞在系統性紅斑狼瘡治療中發揮了“訓導員”的作用,可對患者失衡的各種免疫細胞進行“調教”,讓其不再對自己的組織進行攻擊。
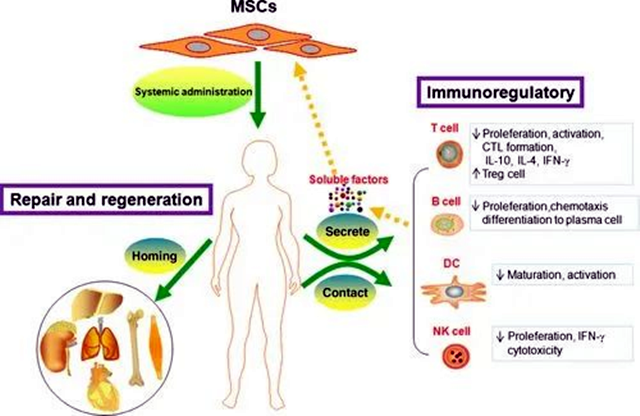
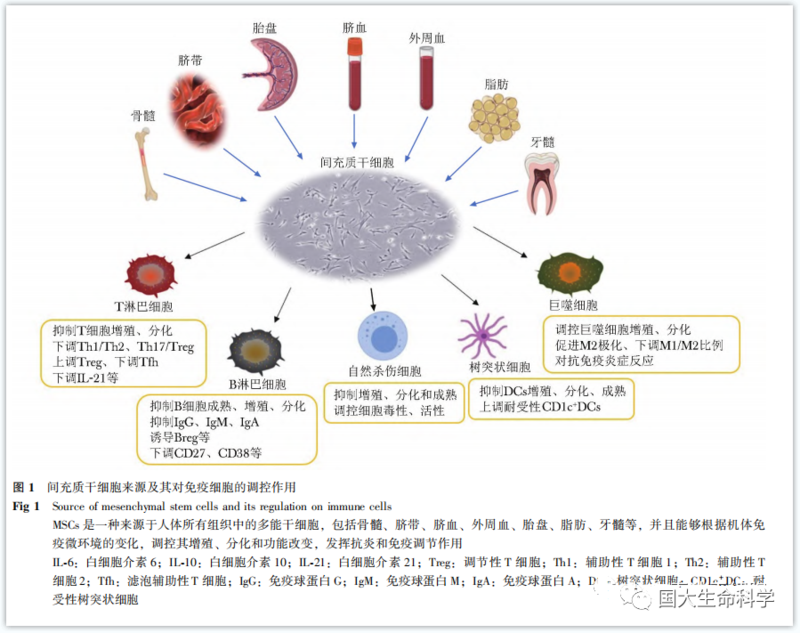
首先,間充質干細胞對多種活性淋巴細胞(包括T、B、NK和DC細胞)有免疫調節作用,通過細胞間的相互作用及產生細胞因子抑制各種淋巴細胞的增殖及其免疫反應,從而發揮免疫重建的功能。 此外,間充質干細胞還具有良好的歸巢效應、多向分化潛能和旁分泌效應,可以使其更多的富集在病灶處形成新生細胞的同時,調節病灶處的炎癥反應。因此在狼瘡腎炎治療領域比傳統藥物療法更具優勢。
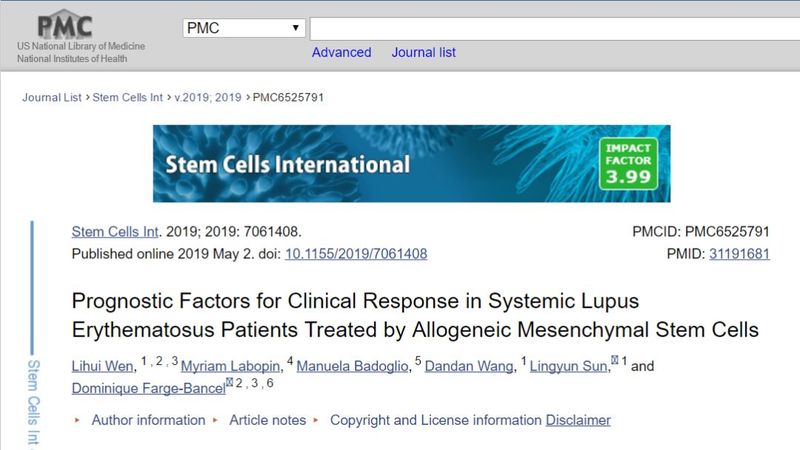
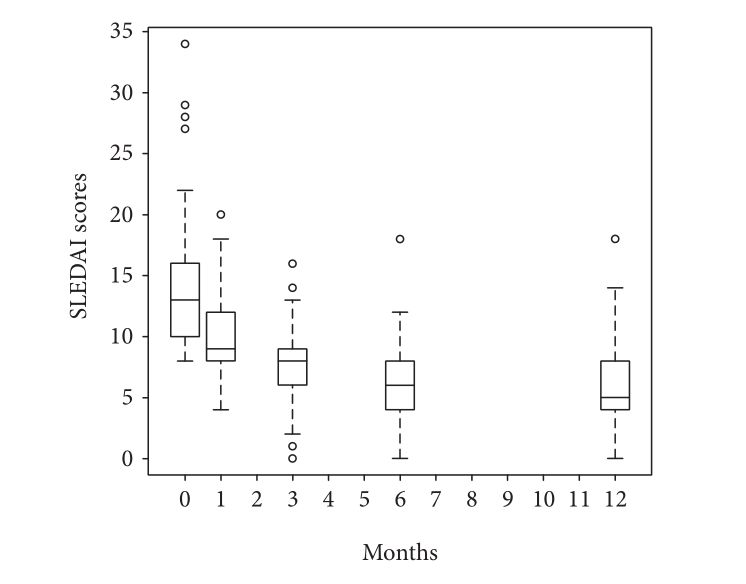
干細胞療法在治療系統性紅斑狼瘡中的臨床應用案例 案例一:2019年,《Stemcellsinternational》發布了一篇文章,主要探討了同種異體間充質干細胞治療系統性紅斑狼瘡患者臨床療效的預后因素:低疾病活動度(LDA)和臨床緩解率(CR)。
文獻講述69名SLEDAI評分≥8分的中國患者在接受1-2次的干細胞移植的一年中,SLEDAI評分隨時間顯著改善,40例(58%)患者達到低疾病活動(LDA),其中34例維持12個月LDA,16例(23.2%)患者達到臨床緩解(CR),14例維持臨床緩解率(CR)在12個月。
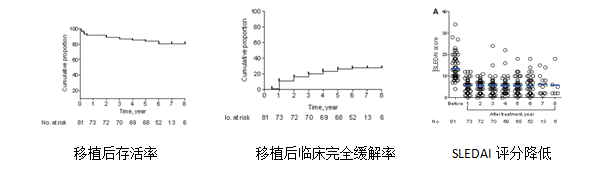
案例二:來自 4 個臨床中心的 40 例系統性紅斑狼瘡患者均輸注間充質干細胞2 次,隨訪 12 個月后總生存率為 92.5%,13 例患者達到主要臨床反應,11 例患者達到部分臨床反應。所有患者耐受良好,無移植相關不良事件發生。 案例三:南京鼓樓醫院后期曾針對在通過間充質干細胞移植治療系統性紅斑狼瘡后的患者進行了長期的隨訪,共81例患者,其中女性患者76例,年齡12~62歲,平均年齡32.3歲[5]。
結果表明,移植間充質干細胞進行治療系統性紅斑狼瘡安全,同時系統性紅斑狼瘡疾病活動性指數評分、血清白蛋白、補體C3等相應指標也在隨訪中發現有了一定的改善。在5年的隨訪中,27%的患者(22/81)臨床癥狀完全緩解,另有7%(6/81)處于部分臨床緩解期,5年疾病緩解率為34%(28/81)。 案例四:鄧等人對 18 名系統性紅斑狼瘡患者進行了一項前瞻性、隨機、雙盲臨床研究,總輸注劑量為2×108臍帶間充質干細胞。結果表明腎功能改善和蛋白尿減少,而血清白蛋白升高。此外,系統性紅斑狼瘡的其他指標也有所改善。這些包括系統性紅斑狼瘡疾病活動指數 (SLEDAI)、不列顛群島狼瘡評估組 (BILAG)、抗雙鏈 DNA 抗體 (dsDNA) 抗體和抗核抗體 (ANA) 滴度以及血清補體 C3 和 C4 濃度。研究期間還報告了四種主要不良反應。不幸的是,當很明顯該研究不太可能對臍帶間充質干細胞產生積極的治療效果時,該研究被放棄了。 案例五:李等人研究表明,骨髓間充質干細胞可以改善難治性血細胞減少的系統性紅斑狼瘡患者的血液學異常和臨床緩解,這可能與 Treg 升高和 Th17 降低有關。 還宣布可溶性人白細胞抗原-G (sHLA-G),一種非經典的 HLA I 類分子,在系統性紅斑狼瘡患者的血清中隨著臍帶間充質干細胞給藥后 Tregs 的增加而顯著上調。MSCs可緩解系統性紅斑狼瘡。此外,MSCs 的另一個重要免疫調節作用與誘導 HLA-G5 分子分泌的 IL-10 有關。 案例六:王等人還進行了一項臨床試驗,其中包括 40 名活動性和難治性臍帶間充質干細胞患者。他們的觀察顯示 SLEDAI 和 BILAG 評分以及蛋白尿、血清肌酐和尿素氮顯著下降。此外,臍帶間充質干細胞輸注后白蛋白和補體的血清濃度增加。沒有顯示出與給藥相關的不良事件,所有參與者都很好地耐受了干預。然而,7 名患者在干預 6 個月后復發,表明需要進行第二次治療以避免復發。 案例七:同樣,孫等人說明臍帶間充質干細胞的注射劑量與其療效直接相關。他們還發現,干細胞移植改善了疾病活動、血清學變化和促炎細胞因子的穩定性。在另一項研究中,作者表明,同種異體臍帶間充質干細胞通過釋放高水平的吲哚胺 2, 3-雙加氧酶 (IDO) 來抑制系統性紅斑狼瘡患者的 T 細胞增殖,從而介導免疫抑制。 案例八:此外,Wang 等人進行了一項研究。2016年評估同種異體臍帶間充質干細胞治療難治性系統性紅斑狼瘡患者的安全性。9 名患者在第 0 天和第 7 天接受靜脈給藥,并在 6 年內隨訪。這些患者沒有出現心慌、頭痛、惡心或嘔吐等不良反應。 干細胞治療系統性紅斑狼瘡,已納入2022專家共識 截止2022年5月10日,在美國國立衛生研究院的最大臨床試驗注冊庫clinicaltrials.gov網站上注冊的有關干細胞治療紅斑狼瘡的臨床研究項目有30項。  眾多臨床研究表明,干細胞療法可有效緩解系統性紅斑狼瘡臨床癥狀,控制和減輕患者自身免疫反應,提高了患者的生活質量和生存率,為患者帶來了新的選擇。 2020年6月,間充質干細胞治療系統性紅斑狼瘡的新藥臨床試驗申請獲得國家藥品審評中心受理,采用的是圍產組織來源的間充質干細胞。 2022年1月,《中華風濕病學》雜志刊登了《異體間充質干細胞治療系統性紅斑狼瘡專家共識》。專家共識明確表示,多項臨床研究已證實間充質干細胞治療系統性紅斑狼瘡患者安全且有效。 相信在未來,干細胞技術能為更多的系統性紅斑狼瘡的患者創造更多臨床上的奇跡。 我們終將不再“談狼色變”! |
行業動態 干細胞治療 干細胞移植 |