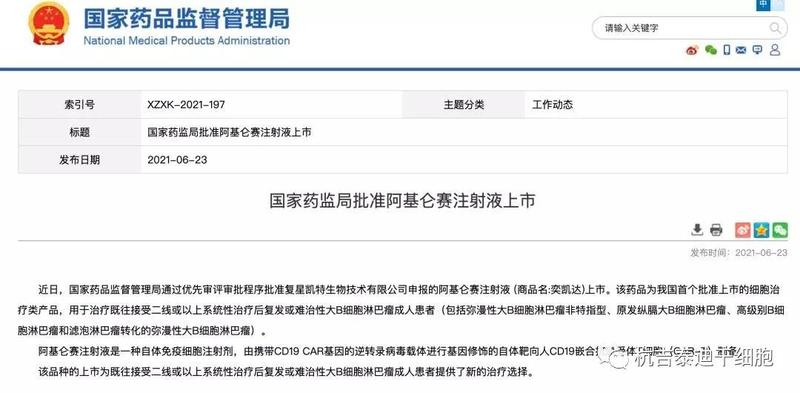
120萬/針天價抗癌藥進醫保談判,能砍掉多少發表時間:2021-11-11 18:13作者:杭吉干細胞科技 國家級“靈魂砍價”又來了 11月9日-11日,2021年國家醫保目錄準入談判在北京舉行。早在今年7月,國家醫療保障局(以下簡稱“醫保局”)公布相關名單,共有271個藥品通過初步形式審查。 值得關注的是,今年六月初剛剛獲批的120萬元/針的“天價抗癌藥”也進入了此前公布的藥品名單。
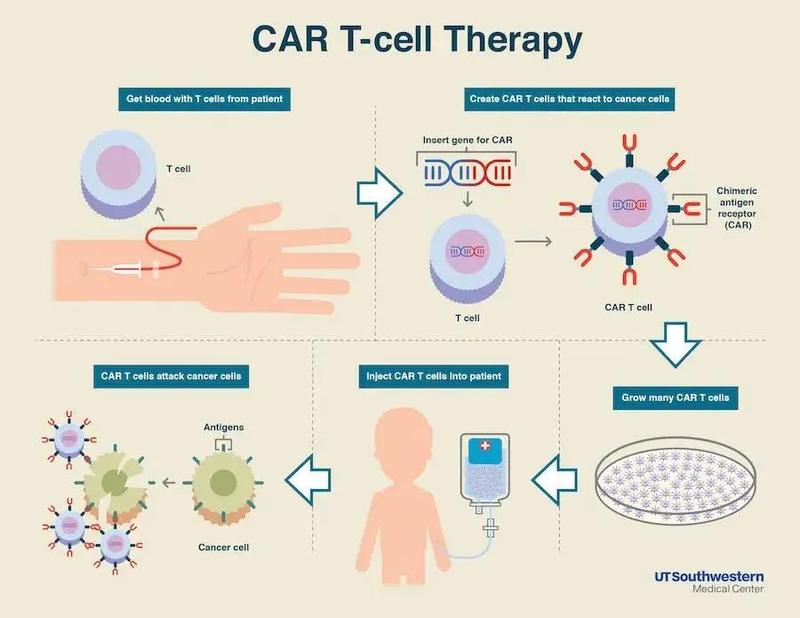
這也是CAR-T產品首次進入到國家醫保談判中,外界對其是否能夠談判成功,如果談判成功降價多少都備受關注。CAR-T細胞療法是一種新興的治療方式,是國內第一款利用人體內的免疫細胞來治療腫瘤的方法。 01什么是CAR-T細胞免疫療法?CAR-T療法就是嵌合抗原受體T細胞免疫療法,英文全稱Chimeric Antigen Receptor T-Cell Immunotherapy。這是一種非常有前景的,能夠精準、快速、高效,且有可能治愈癌癥的新型腫瘤免疫治療方法。
T細胞也叫T淋巴細胞,是人體白細胞的一種,來源于骨髓造血干細胞,在胸腺中成熟,然后移居到人體血液、淋巴和周圍組織器官,發揮免疫功能。其作用相當于人體內的“戰士”,能夠抵御和消滅“敵人”如感染、腫瘤、外來異物等。 CAR-T技術就是把病人的免疫T細胞在實驗室通過生物技術改造,將T細胞激活,并裝上定位導航裝置CAR(腫瘤嵌合抗原受體)再回輸體內。這樣T細胞這個普通“戰士”變身為“超級戰士”,即CAR-T細胞。利用其“定位導航裝置”CAR,專門識別體內腫瘤細胞,并通過免疫作用釋放大量的多種效應因子。它們能高效地殺滅腫瘤細胞,從而達到治療惡性腫瘤的目的。 02兩個月癌細胞消失,國內首例CAR-T治療的淋巴瘤患者出院陳阿姨全國首個“吃螃蟹”的人,并且是首位接受了CAR-T治療后被評估癥狀完全緩解的患者。 據媒體報道,陳阿姨罹患彌漫性B大細胞淋巴瘤多年,該病在臨床上較為常見,占所有淋巴瘤的三分之一。目前臨床所采取的治療手段主要是手術和放化療,很多患者在治療后出現了耐藥和復發。 很不幸,陳阿姨就是其中的一員,陳阿姨于2019年6月確診彌漫性B大細胞瘤,復發后的治療效果都不太好。再加上陳阿姨本身也年紀較大,很多治療方式不適合她。本來已經絕望的陳阿姨在今年6月看到了希望,CAR-T細胞治療法在我國獲批上市。 6月30日,上海交通大學醫學院附屬瑞金醫院副院長趙維蒞及其團隊為陳阿姨單采細胞,8月2日CAR-T細胞回輸回陳阿姨體內。8月底,陳阿姨在PET-CT檢查下,發現體內暫時沒有癌細胞,癥狀完全得到了緩解,并于8月26日出院回家。 當時,一張流出的阿基侖賽注射液的藥品銷售訂單顯示,該產品零售價為120萬元/袋。
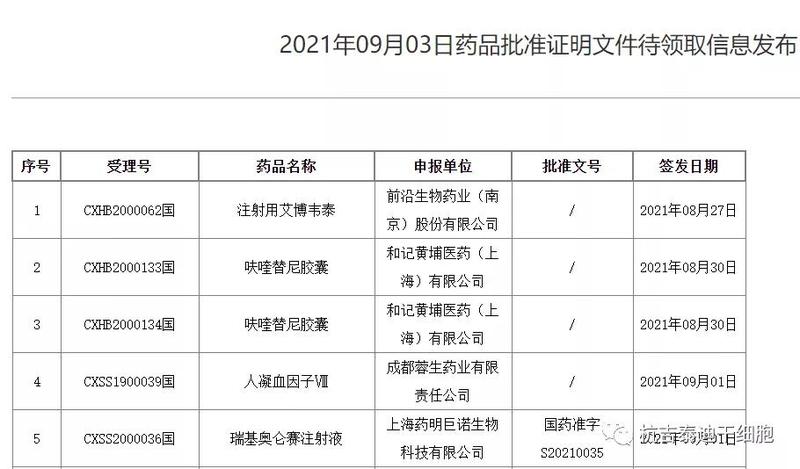
而除了阿基侖賽注射液外,據媒體報道,目前我國已獲批兩款CAR-T細胞治療產品,還有一款是藥明巨諾的瑞基奧侖賽注射液(倍諾達),這兩家均是引進國際已上市的CAR-T產品技術。
不過,近期復星國際聯席CEO陳啟宇在上海生物醫藥產業周上表示,近期網上盛傳的瑞金醫院120萬一針的“抗癌神藥”是一個“誤會”。 陳啟宇說:“抖音上第三方做了一些制作傳播,說是在瑞金醫院有一個120萬打一針就可以把癌癥治好的神藥,所以也給我們瑞金的醫生們帶來的一些困擾,全國各地的患者蜂擁而至。因為沒有講清楚,我們現在這個是僅僅針對淋巴瘤的治療,所以導致大量不明的患者跑到瑞金醫院去。” 陳啟宇表示,這也說明了對癌癥的徹底治愈,是產業界科學界大家共同致力的一件事情,也是所有患者希望達成的一個事。 CAR-T療法:打針殺死癌細胞從這個療法的名稱上就可以看出來,它包括兩個部分,CAR和T。T細胞是我們體內免疫細胞中的“一員大將”,可以識別、殺傷并清除體內的異變細胞,而CAR其實就是“GPS導航系統”。 癌細胞在我們體內非常的善于偽裝,經過偽裝的癌細胞很多時候無法被T細胞準確識別,所以需要有GPS導航來精準定位癌細胞,讓其無所遁形。改造細胞回輸后,這些細胞一旦遇見表達對應抗原的腫瘤細胞,便會被激活并再擴增,發揮其極大的特異殺傷力,殺死癌細胞。 CAR-T療法的操作步驟主要有四個:1、采集患者血液,從血液內分離出T細胞并將其激活; 2、利用科學手段,給T細胞們裝置上“GPS導航系統”,也就是CAR。裝置上CAR后,T細胞就從普通的細胞變成了升級版的CAR-T細胞; 3、將CAR-T細胞在體外進行培養,大量擴增讓其數量成倍增加; 4、培養好的CAR-T細胞輸送回患者體內,并嚴密監測患者的反應。 央視也對該療法做出了報道,經過細胞治療的患者生活質量可以得到很大提升,并且一次注射,即可保持長期有效。 國內CAR-T療法(復星凱特的阿基侖賽注射液)可以治療哪些癌癥?CAR-T細胞免疫療法在B細胞淋巴瘤中的應用 1. 非霍奇金淋巴瘤 CAR-T細胞免疫療法的早期臨床試驗主要集中在治療非霍奇金淋巴瘤(NHL)。貝勒醫學院(BCM)、希望之城和弗雷德哈欽森癌癥研究中心(FHCRC)等研究團隊和Memorial Sloan Kettering癌癥中心(MSKCC)的研究組以及Savoldo等人證明了用靶向CD19的含有CD28共刺激結構域的第2代CAR-T細胞免疫療法治療慢性淋巴細胞性白血病(CLL)或濾泡性淋巴瘤取得了較好的療效,且第2代CAR明顯促進了T細胞的擴增、增強了T細胞持久性。 2. B細胞急性淋巴細胞白血病 國內對CAR-T細胞免疫療法治療急性B淋巴細胞白血病的研究取得了巨大進展。根據第三軍醫大學新橋醫院血液科的臨床觀察,2015年4月—2016年1月期間,3例復發/難治性急性 B淋巴細胞白血病患者采用CAR-T細胞治療。3例患者均為多次誘導化療不能達到完全緩解,或復發后再次誘導治療無效。均采集自體外周血T淋巴細胞進行轉染、培養。回輸前以氟達拉濱+環磷酰胺方案預處理,回輸CAR-T細胞數量為0.97至1.0×106/kg。 結果2例患者在CAR-T細胞輸注后1月內達到完全緩解,1例患者無效。達到緩解的2例患者在CAR-T細胞治療后的第 3和第 6個月復發。復發后的 1例患者出現CD19陰性克隆復發;在整個治療過程中,未發生嚴重的不良反應。因此得出結論:CAR-T細胞可以有效的治療復發/難治CD19抗原陽性急性淋巴細胞白血病,能夠降低耐藥患者體內腫瘤負荷,甚至達到完全緩解。 CAR-T細胞免疫療法在實體瘤中的應用1. 神經母細胞瘤 神經母細胞瘤(neuroblastoma,NB)是兒童最常見的顱外實體瘤,主要起源于腎上腺,NB發病早、惡性程度高、預后差,傳統的手術切除、放療、化療以及造血干細胞移植等多重療法介入,NB患兒總體生存率已有所提高,但高危患兒臨床預后仍不佳。 神經節苷脂GD2作為腫瘤相關糖類抗原,與腫瘤的增殖、擴散、血管生成、代謝、免疫相關。研究發現,GD2在神經母細胞瘤組織中呈高密度表達,而在其他神經源性腫瘤低密度表達,因此GD2-CAR-T細胞免疫療法已在臨床試驗中作為治療神經母細胞瘤的最佳方案。 2. 惡性黑色素瘤 惡性黑色素瘤(malignantmelanoma)是起源于胚胎期神經嵴的惡性腫瘤,其惡性度極高,預后差,以皮膚惡性黑色素瘤最常見。針對惡性黑色素瘤的手術治療,即使進行早期進行根治手術,患者5年生存率也低于70%,晚期患者5年生存率僅5%~10%。因此,越來越多的科學家將關注點放在CAR-T細胞免疫療法應用于治療惡性黑色素瘤上。 黑色素瘤攜帶大量突變基因,其表達的腫瘤新抗原可以被患者的適應性免疫系統識別,因此近年來新抗原被確定為潛在靶標。在Efrat Merhavi-Shoham等科學家進行的ACT治療惡性黑色素瘤試驗結果中顯示:使用VEGFR2-CAR-T細胞的ACT的24名患者中,緩解率為4%。目前正在進行GD2-CAR-T細胞治療黑色素瘤的I期臨床試驗。 總結CAR-T細胞免疫療法作為近期內最熱門的研究領域,FDA在2017年分別受理了諾華和凱特制藥CAR-T療法的生物制品申請,同時,全球第一個CAR-T療法上市;該療法早期主要集中于治療淋巴瘤和白血病,近年來在治療黑色素瘤、卵巢癌、神經膠質瘤等疾病的臨床試驗中也取得了巨大進展。 “120萬一針抗癌”藥進入醫保談判引發關注,也是寄托著捍衛生命健康的熱望。愿有更多這樣的“神藥”面世,也愿有更多這樣的“神藥”進入醫保目錄,為生命健康提供有力保障。 部分內容來源:健康時報、公開信息 |
行業動態 干細胞治療 干細胞移植 |