干細胞移植治療2型糖尿病的48例應用研究發表時間:2021-06-17 16:47作者:杭吉干細胞科技 糖尿病已成為繼心腦血管疾病和腫瘤之后的第三大非傳染性疾病,且其中90%以上為2型糖尿病。 目前,臨床上治療2型糖尿病主要是通過飲食、運動、藥物和注射胰島素治療,但常常無法取得滿意的效果。
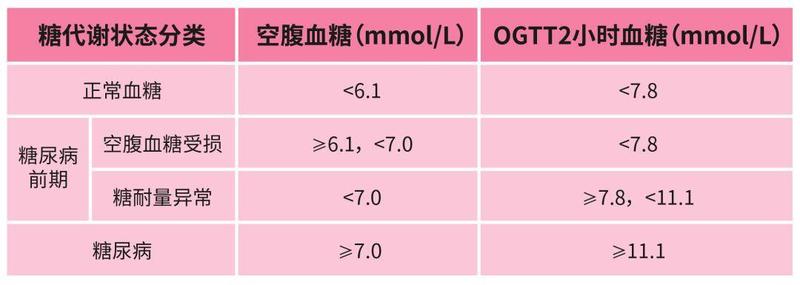
近年來,隨著干細胞研究的不斷深入,成體干細胞尤其是間充質干細胞(MSC),因具有取材方便、多向分化和自我更新等特點,被部分研究者用于2型糖尿病的臨床治療,并取得了較好的短期療效,為治愈2型糖尿病帶來了希望。 「糖尿病前期」究竟是什么?所謂糖尿病前期,就像5億人站在一個亮著黃燈的十字路口,再往前一步,就是糖尿病了;往后再退一退,可以減少大概一半的發病。 首先我們要知道兩個數字: 1、健康人空腹血糖 < 6.1 mmol/L,餐后(或口服葡萄糖耐量試驗,OGTT)2 小時血糖 < 7.8 mmol/L 2、空腹血糖 ≥ 7.0 mmol/L和(或)餐后 2 小時血糖 ≥ 11.1 mmol/L,則可診斷為糖尿病 根據這兩個數值,當血糖明顯「越線」,超出正常值一大截,但尚未達到糖尿病的診斷標準,則稱為「糖尿病前期」。
干細胞移植治療糖尿病的機制包括保護胰島β細胞:干細胞的低免疫原性和免疫調節能力,能保護胰島β細胞,減少因自身免疫導致的損傷; 促進β細胞再生:修復與再生功能支持干細胞分化為胰島細胞、促進胰島的修復、胰島結構的改善; 改善胰島素抵抗:作用于肝臟、骨骼肌、脂肪等靶器官,改善胰島素敏感性,減輕糖尿病患者的胰島素抵抗; 免疫調節,改善組織微環境:干細胞旁分泌效應能改善組織微環境,促進胰島損傷修復。
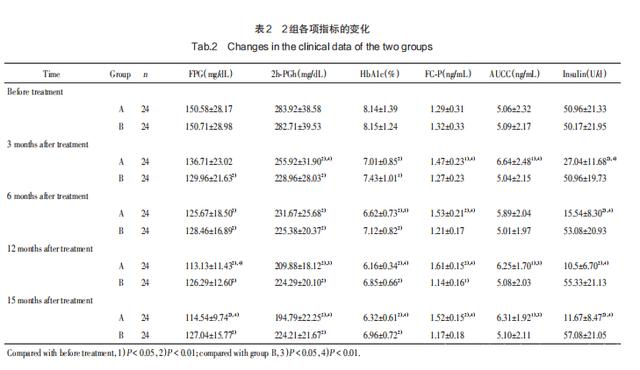
基礎研究目的:觀察骨髓間充質干細胞(MSCs)植入2型糖尿病小鼠肝臟對糖尿病的治療作用。 方法:將干細胞并移植到糖尿病小鼠肝臟.檢測小鼠體重、血糖、血清胰島素水平變化并作組織學分析。 結果:治療組糖尿病小鼠6周內體重增加6%;血糖值在移植后7、42d分別為(10.4±2.8)mmol/L和(6.5±0.9)mmol/L,未經移植患病小鼠分別為(26.8±2.5)mmol/L和(25.4±4.1)mmol/L,二組間差異有統計學意義(P<0.05).治療組小鼠血清及肝臟中檢測到人胰島素分泌。 結論:肝內移植MSCs能有效降低糖尿病小鼠的血糖水平,緩解糖尿病癥狀,是一種糖尿病基因治療的新途徑。 干細胞移植治療二型糖尿病臨床案例 目的:探討自體脂肪干細胞(ADSCs)移植治療2型糖尿病的安全性和有效性。 方法:培養自體ADSCs,并進行鑒定。 將2型糖尿病患者48例分為2組:A組(n = 24)行ADSCs移植聯合常規治療,B組(n = 24)行常規治療。隨訪觀察15個月 療效觀察判定方法及安全性評價 實驗室檢查治療前后分析2組患者治療時和治療后3、6、12、15個月的空腹血糖(FPG)、餐后2 h血糖(2h-PGh)、糖化血紅蛋白(HbA1c)、空腹C肽(FC-P)、C 肽曲線下面積(AUCC)、胰島素劑量、不良反應的情況。
結果 培養的ADSCs符合自體臨床應用標準。與治療前相比,2組患者FPG、2h-PGh和HbA1c都有明顯降低,且A組降低更顯著;A組在FC-P、AUCC和胰島素用量方面的改善明顯優于B組。(見表2)
不良反應:在治療和隨訪過程中,A組患者未出現發熱、皮疹等過敏反應和其他不良反應。 討論 本研究結果顯示:在2型糖尿病患者平均血糖控制方面,干細胞移植聯合常規治療比僅用常規治療有明顯優勢,聯合治療能使胰腺β細胞的分泌功能增強,聯合治療能在很好地控制血糖的基礎上,降低患者胰島素用量,并有7例患者脫離了胰島素,而僅用常規治療則需增加胰島素用量才能維持患者的血糖水平。
綜述以上結果提示,干細胞移植技術聯合常規治療效果明顯優于單純常規治療,因此,該方法是一種可行性高、安全有效的治療2型糖尿病的方式。 |
行業動態 干細胞治療 干細胞移植 |